La
malattia
La b thalassemia mayor o Morbo di Cooley (1) fa parte di quelle malattie
che sarebbero destinate a sparire con il diffondersi della prevenzione
e tale è anche il parere dell'OMS. La thalassemia, però,
non sparisce ancora, anche se è in notevole diminuzione.
In poche malattie si determina infatti una condizione così favorevole:
la prevenzione è possibile a più livelli ed in più
tempi e, presupponendo una valida educazione sanitaria della popolazione
e... dei medici, ha tutti i motivi per non fallire mai. Abbiamo il dovere
di parlarne, perciò, fino a che registreremo l'ultimo caso. La
malattia si determina con meccanismo ereditario quando si ha un nato
da due eterozigoti microcitemici, portatori cioè di una anomalia
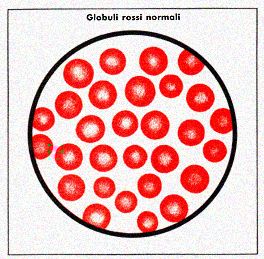
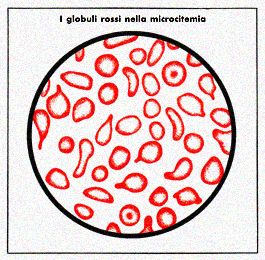
dell'emoglobina e del globulo rosso (2). Gli eterozigoti (soggetti che
hanno ereditato il carattere dell'anomalia da uno solo dei genitori)
non possono essere definiti propriamente portatori sani perché
non sono completamente sani; l'esame del sangue, il comune esame emocromocitometrico
è in grado di svelare i microcitemici (3) eterozigoti anche se
non sempre da questo esame si può con certezza fare la diagnosi;
ma è molto difficile che da questo esame non si possa almeno
sospettare la malattia e procedere perciò ad ulteriori accertamenti.
Anche per quello che è la funzionalità, il microcitemico
eterozigote non può essere considerato completamente sano, perché,
pur non presentando alcuna grave malattia o minorazione, deve a volte
osservare una limitazione di attività sportiva agonistica, a
causa del ridotto tasso emoglobinico, e per lo stesso motivo è
bene che alcuni casi (non certo tutti) siano seguiti in maniera particolare
in alcuni momenti della vita come, ad esempio, durante la maternità.
E' comunque un individuo senza gravi problemi.
L'unione di un microcitemico eterozigote con un soggetto non microcitemico
non è a rischio. Infatti si avrà la probabilità
di avere un 50% di figli microcitemici eterozigoti ed un 50% di figli
non microcitemici. Assolutamente non si avrà alcun affetto da
thalassemia mayor o M. di Cooley.
L'unione di due microcitemici eterozigoti comporterà la probabilità
di avere un figlio sano, due microcitemici eterozigoti ed un malato
di M. di Cooley. Uno su quattro figli sarà un malato. Si tratta
perciò di una unione a rischio (4).
La vita "a
rate"
La thalassemia mayor è malattia grave; inizia già nel
lattante ed era seguita da morte nei primi anni di vita fino a pochi
decenni or sono (5). Con più opportuni regimi trasfusionali
(6) e con la terapia chelante il ferro (7) si ha oggi una sopravvivenza
media in quasi tutte le regioni italiane tra i 12 e i 17 anni; non
sono rari i casi che raggiungono i 30 anni. Tale aumentata sopravvivenza,
anche se da considerare un successo "tecnico" ed un dovere
verso i pazienti cui si garantisce una qualità di vita migliore,
essendo scomparse o molto ridotte le deformazioni scheletriche specie
cranio-facciali e verificandosi uno sviluppo fisico normale almeno
fino ai 12-13 anni (Bianco e coll.) (8) non ha certo risolto il problema
dal punto di vista umano.
Una morte a 15-20-30 anni è forse altrettanto drammatica di
quella di un bambino ed i problemi psicologici di un malato, abitualmente
di normale livello intellettivo, sono aggravati dalla comprensione
che la sua vita è una vita "a rate", come si è
espressa proprio una malata pugliese; la "rata" essendo
la frazione di vita in più data da ogni trasfusione.
Anche se deve ritenersi molto probabile che per i pazienti della ultimissima
generazione che inizieranno dalla prima età una cura corretta
(vedi anche n. 6), secondo tecniche ormai affermate (9), la sopravvivenza
potrà essere ancora maggiore (non dovrebbe essere lontano il
traguardo dei 40 anni!) è chiaro che il problema consiste fondamentalmente
nella prevenzione.
Non si può ritenere un successo, dal punto di vista umano,
far vivere un paziente per 40 anni, nell'ansia e forse vera e propria
paura, con una o due trasfusioni al mese ed un ago microinfusore sottocutaneo
per 10 ore al giorno per 5-6 giorni la settimana (10).
Oltre alla terapia trasfusionale e ferro-chelante, viene sistematizzata
una terapia di supporto cardiologica, endocrina, antinfettiva ed,
in alcuni casi, la splenectomia.Altro supporto da offrire è
quello di natura psicologica e sociale. In conclusione, una vita "a
rate" sempre più lunga e sempre di migliore qualità,
ma pur sempre una vita "a rate".Anche dal punto di vista
economico (che non deve essere determinante nelle scelte di politica
sanitaria, ma l'analisi costi-benefici va comunque fatta) non vi è
dubbio che la prevenzione sia un affare (11).
C'è
un trapianto, ma non per tutti
Vi sono oggi anche delle prospettive di guarigione della malattia
attraverso i trapianti di midollo. Proprio in Italia, Lucarelli dal
1981 ha praticato, a Pesaro, 246 trapianti su thalassemici con risultati
di guarigione in 177. Altri 90 trapianti sono stati eseguiti in altri
Paesi, con analoghe tecniche e risultati.
Limitazione, per ora, alla pratica del trapianto sono la mortalità
iniziale, alcune ricadute, alcuni rigetti, ma specialmente l'essere
il trapianto limitato a soggetti molto giovani, all'inizio del regime
trasfusionale ed aventi un fratello compatibile come donatore, il
che avviene per circa il 45% dei malati. Sono stati recentemente sperimentati
con risultati incoraggianti dei trapianti utilizzando come donatore
la madre, con il che si allargherebbe molto il numero dei pazienti
suscettibili di trapianto.
Nel complesso si deve ritenere che con il migliorare delle alternative
(es, camere sterili) in un futuro non molto lontano la maggioranza
degli affetti da thalassemia mayor tenterà la strada del trapianto
del midollo.
La prevenzione
Come abbiamo visto, la prevenzione è la vera strada per evitare
di continuare a far nascere malati con problemi così gravi.
La prevenzione ha purtroppo il difetto di dare benefici non immediati
e perciò nei periodi di "magra" viene nella politica
sanitaria sempre trascurata, perché ("maiora premunt")
bisogna certamente dare la precedenza alla cura dei malati in atto
e alla riabilitazione. Per mancanza di fondi, alcuni anni fa, si dovette
sospendere la ricerca della microcitemia nelle scuole del Lazio da
parte di una Regione che si è mostrata, in genere, tra le più
sensibili e sollecite. In molte zone di prevenzione si parla solamente,
in altre si è sostanzialmente tornati indietro (ad esempio,
nella ricerca a livello scolastico) per alcuni deludenti risultati
che si erano avuti nella prevenzione non adeguatamente accompagnati
dall'educazione sanitaria della popolazione e per motivi della nuova
organizzazione sanitaria nazionale.
La prevenzione si basa su:
a) l'educazione sanitaria della popolazione e dei medici;
b) la ricerca sistematica, organizzata su base territoriale nell'età
infantile ed adolescenziale (screening scolastico);
c) la ricerca negli adulti nubendi e sposi, nelle donne alla nascita
del primo figlio e... "ultima ratio" durante la gravidanza
prima della 16° settimana (screening extrascolastico);
d) il consiglio genetico;
e) la diagnosi prenatale e l'eventuale aborto eugenetico.
L'educazione
sanitaria
L'educazione sanitaria è il cardine della prevenzione. La scuola
deve avere un insegnamento ad hoc o almeno adeguati programmi negli
insegnamenti esistenti per ciò che concerne l'educazione sanitaria.
Un insegnamento di educazione sanitaria farebbe fare un salto di qualità
alla scuola italiana.
La microcitemia è problema squisitamente italiano ed è
problema particolarmente dell'Italia insulare e meridionale; nelle
scuole delle nostre regioni se ne deve parlare in programmi scolastici
ed in servizi parascolastici, in giornate per la prevenzione della
microcitemia e naturalmente la ricerca dei microcitemici nella scuola
(screening scolastico) deve servire di stimolo od ulteriori approcci
educativi.
I mass media ed in particolare giornali e radiotelevisione devono
farsi carico di programmi di due tipi: servizi di acculturamento sul
problema e brevi "spots" per consigli con indirizzi cui
rivolgersi per le ricerche e per il consiglio genetico.
L'educazione sanitaria è la via per arrivare allo screening
extrascolastico degli adulti, che è su base volontaria.
L'educazione occorre, a volte, farla anche nei confronti degli "addetti
ai lavori".
Quali sono i più comuni errori dei media, del personale sanitario,
dei laboratori?
a) L'assenza di interesse per un reperto "incidentale" e
la conseguente mancanza di consigli ai pazienti.
E' molto comune che, ad esempio, in ospedale, si facciano esami emocromocitometrici
a pazienti che sono ricoverati per altre malattie. In caso l'esame
sia sospetto per microcitemia, non rivestendo il dato alcun interesse
per la soluzione dell'affezione per la quale il paziente è
ricoverato (es. in casi di pazienti chirurgici, ortopedici, urologici)
il paziente non ne viene avvisato, non si procede ad ulteriori accertamenti,
meno che mai si fanno avvisare i pazienti perché compiano adeguate
ricerche.
Il rilievo di una microcitemia, ad esempio, in una giovane madre in
occasione del primo parto può ancora essere molto utile per
prevenire la nascita di un secondo figlio talassemico.
b) Alcuni laboratori di analisi (per fortuna il fenomeno si è
attenuato con la diffusione dei contaglobuli automatizzati) adattavano"
il numero dei globuli sani al risultato dell'emoglobina, quando avveniva
- come è la regola nei icrocitemici - che i globuli sani fossero
molto elevati (es. 6.000.000) e l'emoglobina molto bassa (es. gr.
11). Per il timore di dare un risultato incongruente, per il desiderio
di non ripetere di nuovo un defatigante conteggio si adattava il risultato
incerto a quello di più pronta e facile esecuzione. Così,
ad esempio, con gr. 11 di emoglobina i globuli rossi da 6 milioni
scendevano a 4 milioni e si nascondeva completamente il sospetto di
microcitemia.
Si trattava, cioè, di una tecnica di "normalizzazione"
dell'esame.
c) Difetto di preparazione del medico che legge l'esame.
Ho potuto osservare un caso tragico. In una coppia di ambiente culturale
elevato, il marito non aveva mai praticato un esame, ma la moglie
aveva collezionato ben dodici esami dall'infanzia alla gravidanza,
perché si trattava di un soggetto perennemente pallido. Gli
esami erano quasi tutti fatti bene; da ognuno di essi si poteva sospettare
la microcitemia. I medici avevano prescritto numerose cure di ferro
senza procedere ad accertamenti per la microcitemia. Purtroppo anche
il marito era microcitemico. Fui chiamato per il bambino di otto mesi:
era affetto da Morbo di Cooley!
Lo scambio dei microcitemici con soggetti affetti da anemia da carenza
di ferro, anche se non sempre con conseguenze così tragiche,
è molto comune.
Sarebbe comunque opportuno che anche il laboratorio emettesse una
nota di sospetto diagnostico. Ad esempio: "Esame compatibile
con microcitemia. Opportuni ulteriori accertamenti".
In sintesi, credo che le Facoltà di medicina dovrebbero dedicare
più tempo ad una malattia così grave e così diffusa
nel nostro Paese.
Gli screening
Perché in una ricerca organizzata a tappeto su tutta la popolazione
l'analisi costo-benefici sia favorevole, è necessario che si
verifichino alcune condizioni. La prima è che l'affezione sia
frequente sul territorio; la seconda è che l'esame sia relativamente
poco costoso e di esecuzione abbastanza facile; la terza è
che non dia troppi falsi positivi e falsi negativi; la quarta è
che non vi sia un livello di sensibilizzazione così elevato
nella popolazione da rendere inutile uno "screening" sistematico
perché tutti non raggiungono l'età adulta senza sapere
quale è la loro condizione nei confronti della thalassemia.
Queste quattro condizioni si verificano per la thalassemia in quasi
tutte le regioni meridionali ed insulari italiane. Pertanto lo screening
scolastico andrebbe fatto sistematicamente.
Naturalmente bisogna in casi di positività di un esame non
abbandonare il soggetto, ma seguirlo con adeguati servizi di educazione
sanitaria perché sia vivo alla sua coscienza il dato in occasione
di fidanzamento e di matrimonio. Purtroppo è stato il difetto
di un servizio di educazione sanitaria a rendere deludente alcuni
screening: soggetti che a livello scolastico erano stati trovati microcitemici,
si erano ugualmente sposati tra loro ed avevano procreato!
Lo screening volontario degli adulti (specie fidanzati e giovani coniugi)
viene spesso (Bianco) indotto proprio dalla effettuazione dello screening
scolastico, perché specie i parenti dei bambini esaminati,
in particolare di quelli che risultano microcitemici, vanno a farsi
esaminare.
La diagnosi
prenatale
Nonostante gli screening, può succedere (e purtroppo succede
ancora frequentemente) che si formi ugualmente una coppia a rischio,
in cui cioè entrambi i genitori sono microcitemici.
Questo può avvenire o per non avere gli stessi eseguito gli
screening o perché per difetto di sensibilizzazione ne è
stata trascurata l'importanza del risultato positivo o per legami
affettivi tali da non consentire un comportamento corretto dal punto
di vista della prevenzione.
A volte queste coppie non rinunciano alla procreazione o si determina
una gravidanza involontaria.
Accade anche che genitori che abbiano già avuto un figlio talassemico
non vogliano rinunciare ad avere un altro figlio. In tutti questi
casi si può procedere alla diagnosi prenatale; questa viene
eseguita abitualmente con l'amniocentesi (intorno alla 16° settimana),
a volte con la coriocentesi (9° settimana) e viene praticato l'esame
dell'emoglobina fetale. La diagnosi prenatale consente l'aborto eugenetico
ove il figlio (statisticamente, uno su quattro, come si è detto)
risulti malato. Naturalmente la diagnosi prenatale non ha applicazioni
pratiche ove vi sia per ragioni personali o religiose il rifiuto all'aborto
terapeutico.
La microcitemia
in Italia e, in particolare, nel Sud
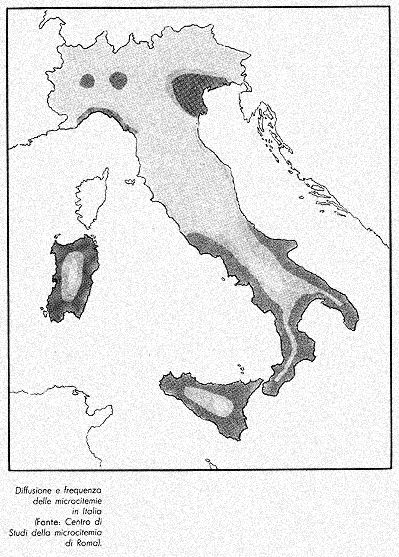
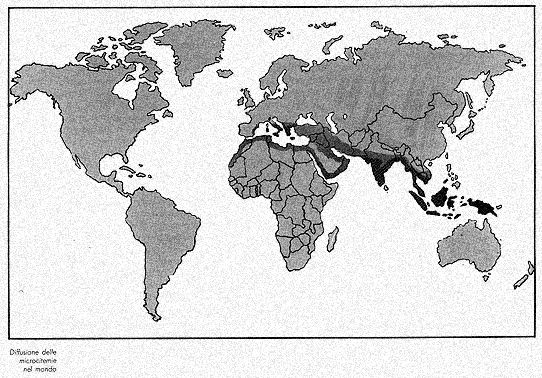
Come si può vedere dalla cartina, ad esclusione della bassa
ferrarese ed in genere del delta padano, la microcitemia in Italia
è malattia delle zone costiere del Sud e delle isole. Naturalmente
le migrazioni interne degli anni Cinquanta e Sessanta hanno portato
un certo tasso di microcitemia anche in regioni che ne erano indenni.
Si calcola che su 35.000 bambini che si ammalano ogni anno di Morbo
di Cooley nel mondo, circa 300 siano in Italia.
Molti di più saranno certamente i casi tra i 60 milioni di
emigrati italiani, quasi tutti nativi delle zone meridionali e che
hanno spesso conservato l'uso di matrimoni tra italiani (12). Si calcola
poi che in Italia vi siano circa 2.500.000 microcitemici eterozigoti
su un totale nel mondo di circa 180.000.000. La particolare concentrazione
di microcitemici nelle zone per secoli malariche ha fatto pensare
che il globulo rosso del microcitemico, essendo a breve vita, non
è in grado di assicurare al parassita malarico il compiersi
dello sviluppo intracellulare; di conseguenza la malaria si arresterebbe
nel microcitemico e permetterebbe una sua maggiore sopravvivenza rispetto
agli altri soggetti, avendosi così, in una storia di secoli,
una maggiore percentuale di microcitemici nella zona. Comunque il
Sud Italia e la Sardegna hanno avuto, insieme con altre piaghe tradizionali,
un'alta concentrazione e di malaria e di microcitemia!
L'entità del problema ha fatto sì che anche molti studiosi
si siano occupati in Italia dell'argomento, con chiare visioni di
medicina sociale, nonché con sacrificio ed abnegazione personali.
A parte la notevole opera di prevenzione operata nella bassa ferrarese
dal caro amico, prof. Marino Ortolani (lo stesso dello studio sulla
lussazione dell'anca), pediatra, direttore dell'istituto per l'infanzia
di Ferrara, due studiosi meritano una particolare menzione.
Si tratta dei coniugi, prof. Silvestroni e dott.ssa Bianco, che dal
1946 ad oggi, e cioè per 43 anni, hanno provveduto a praticare,
o sollecitare, esami sistematici a tutte le popolazioni a rischio.
Purtroppo la loro opera ha subito un arresto intorno ai primi anni
Settanta dalla... nascita delle regioni. Infatti la rete di "centri
di indagine", circa 16 in tutta Italia, creata con il patrocinio
dell'Alto Commissariato per la Sanità e poi del Ministero della
Sanità tra il 1954 ed il 1967, si è disciolta con l'ordinamento
regionale, non essendo sostituita, anche in alcune regioni dove maggiore
doveva essere la sensibilità al problema, da analoghe istituzioni
ad iniziativa regionale.
Chi ha pratica di assistenza all'infanzia sa come, analogamente, l'attività
di stimolo dell'ONMI non è stata seguita,, dopo lo scioglimento
di quest'ultimo ente, da iniziative coordinate all'assistenza ed alla
prevenzione in molte regioni italiane.
Nel Lazio il centro diretto dalla prof.ssa Bianco ha comunque continuato
ed incrementato la sua attività, con fondi regionali. Dal 1975
è in atto uno screening scolastico su tutti gli alunni della
regione a livello della terzo media. In altre occasioni lo screening
a livello delle elementari aveva presentato uno scarso interesse da
parte dei soggetti troppo piccoli per valutare e tenere a mente un
eventuale dato positivo, e forse questo, insieme con la non adeguata
attività di educazione sanitaria, aveva determinato alcuni
insuccessi.
Certo è forse anche questa la causa per cui in alcune regioni
si è proceduto solo allo screening mirato di coppie in età
fertile e di donne in gravidanza. Si è temuto inoltre che una
notizia data nell'età infantile potesse a volte anche suscitare
ansia nei genitori e nei ragazzi. In un servizio materno infantile
comprendente otto comuni dei castelli romani, da me diretto, ho potuto
verificare che invece la ricerca è stata ben accolta dalla
popolazione ed i ragazzi di età e maturità sufficiente
a ben comprendere il problema sono stati disponibili ad incontri e
così gli insegnanti e le famiglie.
I risultati nel Lazio sono stati sicuramente incoraggianti. Si sono
riusciti a prevenire 6 casi sugli 8 che ci si sarebbe aspettato in
base al calcolo statistico, cioè si è raggiunta una
prevenzione del 75% dei casi negli ultimi anni.
Naturalmente il sistema non poggia solo sullo screening scolastico,
ma anche su quello extrascolastico, sull'identificazione della gravidanza
a rischio e sull'aborto eugenetico.
La professoressa Bianco ritiene che il sistema combinato sia quello
migliore. Lo screening scolastico, ad esempio, ha portato, con il
porre il problema all'attenzione del pubblico, dei medici, degli educatori
ad un notevole aumento di richieste della ricerca da parte di giovani
adulti e di coppie (a Roma nel solo centro della microcitemia da 100
a 1.500 esami l'anno in un decennio).
Per l'Italia meridionale ed in particolare per la Puglia (la frequenza
della microcitemia è particolarmente elevata nelle province
di Lecce e Taranto) possiamo riportare i dati di Schettini (Bari).
Vi sono in Puglia circa 651 casi di thalassemia mayor (1986) di cui
107 a Bari, 105 a Brindisi, 61 a Foggia, 184 a Lecce e 124 a Taranto.
Contro 46 casi del 1975 vi sono stati nel 1984 solo 6 nuovi casi,
segno che la prevenzione ha dato buoni risultati. In Puglia vengono
curati anche parecchie decine di casi domiciliati nelle regioni finitime.
La Puglia è con la Lombardia una delle prime regioni in cui
si è costituito un registro dei casi di thalassemia mayor.
Inconvenienti sono dati dal fatto che malati trattati da enti pubblici,
non sempre pediatrici, non vengono curati con un unico protocollo
terapeutico regionale e che per mancanza di tale coordinamento non
si è potuto impedire un'emigrazione di malati Sud-Nord, che
è anzi andata aumentando.
I centri per la microcitemia in Puglia sono quelli di Lecce, Casarano
e Taranto. Altri malati sono trattati nella Clinica Pediatrica di
Bari e negli Ospedali di Brindisi, Foggia e San Giovanni Rotondo.
Il livello del trattamento trasfusionale e ferrochelante è
ritenuto soddisfacente. Non vi è invece un centro per la diagnosi
prenatale, e questa è indubbiamente una limitazione notevole,
tenuto conto che un centro del genere manca (1986) anche nelle vicine
regioni Calabria, Basilicata e Campania, mentre vi è in Sicilia,
a Palermo. Non dappertutto nell'Italia meridionale è soddisfacente
il livello della terapia trasfusionale e ferro-chelante.
In Sicilia gli studi sulle emoglobinopatie sono piuttosto evoluti.
Schirillò ricorda che la Sicilia a causa del suo tumultuoso
passato ha raccolto l'eredità genetica di molti popoli, cosicché,
accanto ad un 6% di thalassemia vi è un 2,3% di emoglobinopatia
S, specie nelle coste meridionali ed orientali (spesso associata alla
thalassemia) forse per miscela di sangue con popolazioni africane.
Sono inoltre presenti l'emoglobinopatia H, ed altre come la Lepore.
L'interesse mostrato dalle cattedre di Pediatria della Sicilia (Palermo,
Catania e Messina) è veramente notevole ed anche gli ospedali
di questi e di altri capoluoghi di provincia hanno in cura dei talassemici.
Vi sono stati problemi di approvvigionamento di sangue, cosicché
ad Erice, alcuni anni fa, in un convegno, si faceva notare come con
lo stesso numero di malati, circa 750, Cipro fosse riuscita a reperire
le necessarie quantità di sangue con una popolazione un decimo
di quella siciliana. Si faceva appello anche alle associazioni di
utenti (Resoconto del Convegno, Erice, 1982).
Di proposito non ho toccato la Sardegna. Ivi il problema della microcitemia
è troppo grave per essere trattato da chi non vive nell'isola.
La frequenza di microcitemici in alcune zone, per di più soggette
a notevole endogamia, è tale che si rende di difficile attuazione
il compito di selezionare i nubendi. Anche in Sardegna si sono avuti
problemi per il reperimento di sangue. Vi è stato al riguardo
una solidarietà delle associazioni di volontari piemontesi.
Conclusioni
Il Morbo di Cooley è in notevole diminuzione quanto a rilievo
di nuovi casi.Tale diminuzione è più evidente dove maggiore
è l'attività di prevenzione. Questa viene esercitata
innanzi tutto dall'educazione sanitaria che è l'elemento più
importante per l'adeguato comportamento della popolazione.
La ricerca dei microcitemici a livello scolastico è utile non
solo per il rilievo degli eterozigoti, ma perché è il
sistema più idoneo a portare alla conoscenza del pubblico,
degli insegnanti ed anche del personale sanitario, la vastità
ed attualità del problema, cosicché lo screening a livello
scolastico moltiplica la richiesta di indagini da parte di adulti
e di giovani coppie.
La prevenzione, qualora si sia ugualmente giunti alla formazione di
coppie a rischio, ed eventualmente alla gravidanza, può essere
esercitata mediante la diagnosi prenatale (prima della 16° settimana)
e l'aborto eugenetico. Tale prevenzione è quella che in alcune
zone (nell'immediato!) ha dato i migliori risultati, ma è chiaro
che, sia per ragioni pratiche sia psicologiche, sia di rispetto di
convenzioni religiose, si deve tentare la profilassi prematrimoniale
o almeno pregravidica.
Il trapianto di midollo osseo trova alcune limitazioni, non tanto
nell'ancora elevata mortalità, vista la prognosi non più
disperata, ma certo tuttora "pesante", del malato non sottoposto
a trapianto, ma per la difficoltà di reperire un donatore compatibile
e per l'età del paziente cui si può praticare (è
limitato a pazienti piccoli ed all'inizio della terapia trasfusionale).
Il trapianto ha dato comunque, proprio in Italia, risultati incoraggianti
e la casistica non è più tanto scarsa.
La terapia della thalassemia omozigote va oggi praticata con regime
ipertrasfusionale a livelli emoglobinici superiori a gr. 11% con emasia
lavata e filtrata, possibilmente (sottolineo possibilmente) con i
neociti e con gli opportuni esami per escludere i donatori non sicuri
sia dal punto immunologico che infettivo.
Al riguardo, anche se molti problemi sono risolti, esistono ancora
dei rischi.
E' necessario inoltre fare una campagna di reperimento del sangue,
anche se la situazione al riguardo in molti luoghi è migliorata,
sollecitare la formazione di associazioni di famiglie, fare azione
perché il sangue per uso chirurgico, nella chirurgia di elezione,
provenga, quando è possibile, dall'autotrasfusione, e migliorare
ovunque i sistemi di raccolta e purificazione delle emasie. Si devono,
ancora, associare la terapia ferro-chelante, la terapia endocrina,
la terapia di supporto cardiocircolatorio, la terapia antinfettiva
ed in alcuni casi la splenectomia. E' sempre necessario un supporto
psicologico.
Poche volte, come nel caso della thalassemia, si deve rimpiangere
che non esista più con l'ordinamento regionale un unico organo
di controllo statistico dei dati, di osservazione epidemiologica,
di propulsione e studio e di operatività su base nazionale.
chissà che un giorno non si dovrà riconoscere che il
M. di Cooley sarebbe già scomparso se vi fosse stata un'unica
organizzazione dotata dei necessari fondi e della necessaria autorità.
Compiti della
medicina scolastica
PROGRAMMA DI EDUCAZIONE
"SALUTE E SICUREZZA"
Non vi è
alcun dubbio che la medicina scolastica, così come i consultori
familiari, per la parte relativa alla pediatria, è in crisi.
La funzione tradizionale di questi due servizi era la prevenzione;
essa si è esercitata o con visite, diciamo, "libere"
in cui il medico rilevava le eventuali anomalie e forniva i relativi
consigli o con bilanci di salute finalizzati, a seconda delle varie
età, a rilevare particolari problemi (vista, udito, alterazione
della colonna, carie, ipertensione, criptorchidia, allergie, etc.).
All'età della scuola tali bilanci si sono dimostrati particolarmente
onerosi in rapporto con il numero e l'importanza delle anomalie rilevate
e particolarmente con i benefici sul decorso della malattia determinati
dalla diagnosi più precoce possibile per tale bilancio di salute.
In una parola, l'indagine costo-beneficio si è mostrata non
particolarmente favorevole.
E' inoltre chiaro che la prevenzione "redditizia" è
quella che si è esercitato nei primi mesi ed anni di vita.
All'età della scuola ben poco si può ormai prevenire;
si possono solo evidenziare, in genere, i problemi determinati proprio
dalla scuola. A tutto ciò si aggiunge che molte UU.SS.LL.,
sia per evitare doppioni dei servizi ad onere pubblico, sia per una
filosofia insita nella riforma sanitaria di concentrare ogni attività
nel distretto sanitario, tendono a sostituire la figura del medico
scolastico con medici del distretto che esercitano la loro attività
sugli studenti anche nella scuola o addirittura solo negli ambulatori
del distretto, abolendosi perciò anche la presenza di un medico
nella scuola. Insomma lo scolaro verrebbe assistito non per la sua
qualifica di utente della scuola, ma solo come cittadino.
Altro motivo di sospetto duplicazione del servizio è nel fatto
che le convenzioni con i pediatri di base, oltre a provvedere a compiti
diagnostici e terapeutici, indicano nel pediatra di base il titolare
della prevenzione ed, in alcune UU.SS.LL. addirittura, le schede per
i bilanci di salute, abitualmente compilate nella scuola, sono invece
inviate al pediatra di base per la compilazione e poi passate al distretto
di competenza per gli ultimi adempimenti (visite specialistiche, controlli,
ecc.).
La stessa esistenza in molte UU.SS.LL. dei servizi neuro-psichiatria
infantile accentua questo concetto di assistenza in doppione. Per
i bambini con difficoltà scolastiche, non si so bene se il
personale della scuola debba rivolgersi al medico scolastico od al
neuropsichiatra infantile il quale, comunque, non ha mai sede o lavoro
nella scuola medesima. Basterebbe già il rapporto quotidiano
tra medico scolastico e personale della scuola o medico scolastico
e famiglia e studente, per poter giustificare la sua presenza in ragione
di un medico su mille studenti, come vorrebbe la legislazione in vigore.
Ma credo che ci compiti di tutela igienica della comunità scolastica
e delle strutture edilizie della scuola, alla riammissione degli studenti
ammalati, al controllo singolo della salute dei medesimi ed alla collaborazione,
per singoli casi difficili, con le autorità della scuola, compiti
tutti che esigono anche competenze professionali particolari che almeno
in parte si trovano nel medico scolastico e non in un comune medico
del distretto, si debbo aggiungere un compito motto più importante
che potrebbe far fare un salto di qualità alla prevenzione,
e cioè un programma di educazione alla salute e sicurezza nella
scuola. Ogni tanto, in base ad avvenimenti di cronaca o a gravità
sociali, di alcuni fenomeni o a mode, il mondo politico tento di introdurre
nella scuola insegnamenti vari (educazione sessuale, educazione alla
non violenza, problemi della droga, ecc.) e non si sa ancora bene
chi dovrebbe, con adeguato competenza, svolgere tali insegnamenti;
si tratto, comunque, di visioni parziali su spinte emotive anche importanti.
Nella nostra scuola manca invece un insegnamento globale sulla salute
e sicurezza che nulla in comune ha con l'insegnamento di scienze o
di tecnica. Esaminiamo i caposaldi:
a) Prevenzione del danno da errore alimentare: igiene dell'alimentazione,
prevenzione dell'adiposità o delle malattie metaboliche.
b) Prevenzione del danno da fumo, alcol, droghe.
c) Educazione sessuale e prevenzione malattie veneree; igiene della
gravidanza.
d) Prevenzione malattie infettive.
e) Malattie connesse con locazioni insalubri.
f) Prevenzione delle allergie.
9) Prevenzione dei tumori.
h) Puericultura e psicologia infantile.
i) Prevenzione incidenti domestici, dello sport e igiene dello sport
e tempo libero.
l) Prevenzione incidenti stradali e codice della strada.
m) Comportamento del cittadino di fronte a calamità naturali.
n) Note di ecologia in rapporto particolare alla propria regione.
Sarà compito delle autorità scolastiche di stabilire
le migliori modalità per l'esecuzione di tali programmi ed
il tipo di raccordo con l'attività scolastica (lezioni in classe,
conferenze, incontri con i genitori, con gli insegnanti, ecc). Tale
soluzione porterebbe i seguenti vantaggi:
a) eviterebbe i doppioni, di cui si è parlato, nel servizio
pubblico perché coprirebbe un'area di educazione sanitaria
del tutto scoperta;
b) consentirebbe l'insegnamento di problematiche mediche da parte
di medici;
c) tenderebbe a far prevenzione proiettato veramente nel futuro. Non
quindi prevenzione secondaria (come prevenzione dell'aggravamento
di una affezione mediante diagnosi precoce) ma prevenzione primaria
per malattie, incidenti o comportamenti dannosi (tabagismo, alcoolismo,
tossicodipendenza) che riguardano il futuro dello studente o addirittura
i suoi figli. In buona parte le strutture di tali servizi già
esistono ed esisterebbero dappertutto se ovunque fosse stato rispettata
la legge sulla medicina scolastica.
NOTE
1) Per semplicità con il termine thalassemia, in una rivista
per non addetti ai lavori, ci riferiremo alla b thalassemia o M. di
Cooley. Esistono, però, anche in Italia, altre thalassemie,
come la a thalassemia.
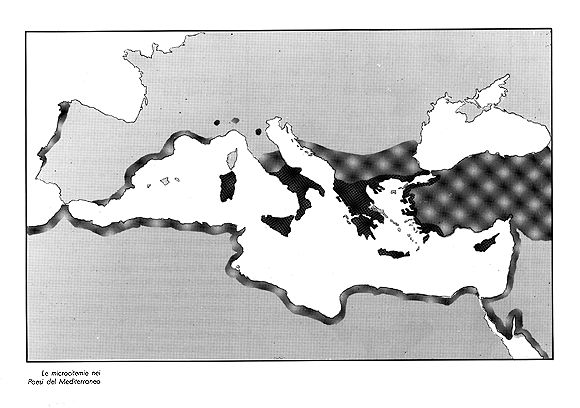
2) Un po' di terminologia. Il termine thalassemia deriva dal fatto
che la malattia è particolarmente frequente nelle zone costiere
ed insulari dell'Europa, dell'Asia, e dell'Africa. La b thalassemia
è particolarmente frequente nel bacino del Mediterraneo e viene
ancora chiamata "anemia mediterranea". La b thalassemia
è così chiamata perché l'anomalia consiste nella
formazione delle catene beta dell'emoglobina; analogamente vale per
l'alfa thalassemia.
3) Il termine microcitemia deriva dal volume dei globuli rossi del
soggetto, più piccoli rispetto al normale, per cui si ha, per
lo scarso contenuto emoglobinico dei singoli globuli, una sproporzione
tra il numero dei globuli, che è elevato, ed il tasso emoglobinico,
che è scarso.
4) La probabilità di nascita di un M. di Cooley in una determinata
zona sarà perciò in rapporto alla frequenza dei microcitemici
rispetto alla popolazione. Dove, perciò, i microcitemici sono
il 5% della popolazione e cioè 1/20, nascerà (1/20x1/20x1/4)
un malato ogni 1.600 nati; ove sono il 20% della popolazione e cioè
1/5, nascerà (1/5x1/5x1/4) un malato ogni cento nati.
5) A Ferrara, tra il 1949 e il 1957, il 91% dei malati moriva entro
il 61 anno di vita.
6) Regimi ipentrasfusionali, cioè non facendo scendere il tasso
emoglobinico sotto gr. 11, con trasfusioni di emazie lavate e filtrate
e possibilmente emazie giovani e naturalmente con sangue "sicuro".
7) Con farmaci capaci di far eliminare il ferro, che si è accumulato
nel talassemico per la massiccia distruzione delle emazie.
8) Dopo i 16 anni sono spesso presenti cardiopatie, diabete, epatopatie
ed alterazioni oculari e del sistema nervoso, nonché disturbi
endocrini particolarmente per ciò che concerne la pubertà.
9) Tra l'altro, almeno fino a due anni fa (non conosco l'ulteriore
evoluzione) tali tecniche corrette non erano certo possibili in tutti
i centri!
10) Anche se recentemente (Hoffbrand) si sarebbe riusciti ad ottenere
un valido effetto ferro-chelante dal dimetilidrossipiridone, farmaco
assunto per via orale, con indubbio vantaggio anche psicologico.
11) Bianco e coll. hanno calcolato che il costo di un malato è
di venti milioni l'anno per 20 anni (vita media presumibile per i
nuovi malati). Calcolando, in base alle probabilità statistiche,
per il Lazio, in circa 10 il numero di nuovi casi l'anno in assenza
di prevenzione, si deve prevedere una spesa di 4 miliardi l'anno.
Una prevenzione che riesca ad evitare il 90% di detti casi (traguardo
possibile con una buona organizzazione), dopo una maggior spesa iniziale,
porterebbe in pochi anni ad una spesa annuale stabilizzata di circa
900 milioni per la prevenzione e, naturalmente, ad una residua spesa
di 400 milioni l'anno per l'assistenza, con un risparmio finale di
2 miliardi e 700 milioni l'anno solo per il Lazio.
12) Lo stesso, trovandomi per studio alla Clinica Pediatrica di Berna,
diretta allora da E. Rossi, ebbi modo di osservare due casi di M.
di Cooley, figli di italiani ormai residenti in Svizzera.




