"Studenti
a vita devono considerarsi
i medici che vogliono aggiornarsi e
perfezionarsi e quindi errare di meno"
(Cesare Frugoni)
I giovani colleghi
mi chiederanno perché, tra tante di più frequente riscontro
clinico, abbia scelto di parlare di queste due rare sindromi. Mi giustifico
che il medico ha il dovere, per non incorrere in disguidi diagnostici,
di conoscere anche quelle malattie che, nella sua parentesi professionale,
anche una sola volta o mai potranno interessarlo ma che servono ad
arricchire il suo bagaglio tecnico-professionale.
Un altro motivo è l'avere ritrovato, spulciando tra le mie
"vecchie carte", le foto di un paziente affetto da sindrome
di Cruveilhier - Baumgarten, da i-ne osservato nei lontani anni sessanta,
presso l'ospedale Civile di Gallipoli, e poi ampiamente studiato,
con conferma diagnostica, dalla Scuola milanese del professore Luigi
Villa.
Ho associato alla sindrome Cruveilhier -Baumgarten quella di Budd
- Chiari perché entrambe interessanti la circolazione venosa
pre-post-epatica, anche se diverse per etiologia e quadro clinico.
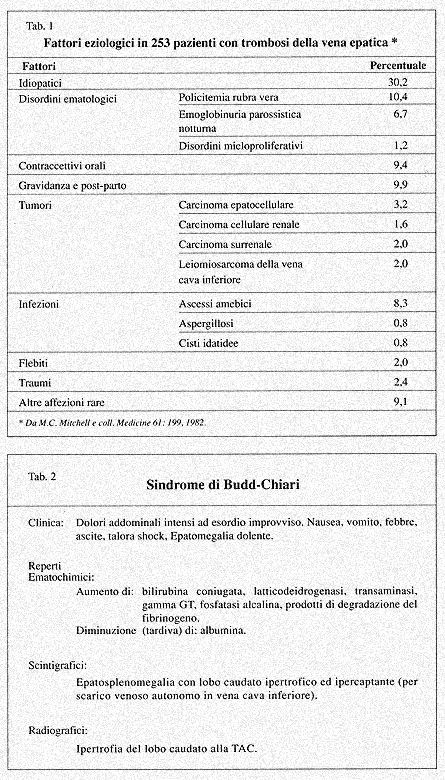
La sindrome di Budd-Chiari (s.B-C), dagli AA. descritta nel 1899,
è determinata da una occlusione o stenosi, intrinseca od estrinseca
delle vene sovraepatiche c/o della vena cava inferiore per le cause
di cui nella Tabella i. Fino al 1985, nella letteratura medica internazionale,
figuravano descritti 500 casi ma da allora le segnalazioni, per il
perfezionamento delle indagini strumentali, sono notevolmente aumentate.
La malattia predilige il 2-3-4 decennio di vita ed il sesso femminile,
forse in rapporto all'uso dei contraccettivi.
A seconda della etiologia la s.B-C presenta diversità di insorgenza
decorso e gravità, maggiore o minore compromissione epatica
(fino al coma), splenomegalia, precoce lenta o tardiva ipertensione
portale, con o senza ascite e quadro bioumorale e strumentale come
si evince dalla Tabella 2.
Quando presente, l'ipertensione portale si evidenzia, oltre che per
la splenomegalia, per la formazione di reticoli tipo portacava e cava-cava,
interessando la noxa etiologica, in quest'ultimo caso, la cava inferiore,
primitivamente o secondariamente al danno venoso sovraepatico.
In tale evenienza, per la diagnosi differenziale, saranno le affezioni
inducenti ipertensione portale (Tabella 3) ad essere prese in considerazione
(cirrosi epatica per prima).
Se la s.B-C può evolvere fino ad una epatocirrosi non è
improbabile l'esatto-contrario, che questa, cioè, possa indurre,
per occlusione delle vene sovraepatiche, una s.B-C.
L'accertamento diagnostico si avvale di varie indagini:
a) Eco-scintigrafia epatica
b) Biopsia epatica
c) TAC-addominale
d) Flebografia delle vene sovraepatiche e della cava inferiore con
mezzo di contrasto, mediante cateterismo retrogado transfemorale e/o
transgiugulare.
e) Laparoscopia.
La terapia sarà, ovviamente, subordinata al movente etiologico,
e potrà essere conservativa (anticoagulanti, fibrinolitici,
antinfiammatori, chemioantibiotici, ecc.) e chirurgica (shunt poro-cavali
e spleno-renali, shunt peritoneo-venoso di Lee Veen, ablazione di
membrane o diaframmi cavali, escissione di tumori ecc.).
Nei casi di etiologia sistemica (policitemia vera, emoglobinuria parossistica
notturna evv.) avrà la precedenza il trattamento della malattia
di base. il trapianto di fegato è stato, in alcune circostanze
preso in considerazione ed anche eseguito, con una sopravvivenza di
circa un anno.
La malattia può evolvere rapidamente (forma fulminante), in
forma subacuta (da 2 a 6 mesi) o con decorso lento (forma cronica),
eccezionalmente superiore ai 3 anni, con quadro terminale di "coma
epatico", associato o non ad ipertensione portale ed emorragie
digestive.
Poche parole sulla sindrome di Cruveilhier-Baumgarten (s.C-B), di
rarissimo riscontro clinico e ad etiologia più decifrabile.
Responsabile del suo determinismo secondo Cruveilhier (1852) sarebbe
la mancata obliterazione, alla nascita, della vena ombelicale, attraverso
la quale gran parte del flusso portale, diretto al fegato, verrebbe
deviato con conseguente ipotrofia del viscere. Baumgarten (1907) invocò,
poi, altri due possibili moventi patogenetici: la ipoplasia congenita
dei vasi portali extraepatici e la ostruzione delle diramazioni portali
intra-epatiche (per cirrosi epatica), con conseguente deviazione,
in entrambi i casi, della corrente sanguigna verso la vena cava ombelicale
congenitamente pervia o ricanalizzata dalla spinta della ipertensione
portale.
Peculiarità semeiologica della sindrome è la notevole
ectasia delle vene paraombelicali (caput medusac) con percezione di
fremito e soffio in regime ombelicale e xifoidea.

Se Capron asserisce di non avere, in qualche caso, percepito alcun
fremito e soffio, pur in presenza della pervietà della vena
ombelicale, Hardison e Eisenstadt, di converso, ne hanno segnalato
il riscontro pur in assenza del "caput medusae". A seconda
delle etiopatogenesi possono accompagnarsi: epato-splenomegalia, ascite.
Caratteristici sono i circoli anastomotici porto-cava con formazione
di varici emorroidarie, gastro-esofagee, fino a dilatazione delle
vene azigos e sermazigos.
La splenoportografia, l'angiografia digitale, per via arteriosa, del
tripode celiaco, la ecoflussimetria, non invasiva, sono le indagini
di cui ci si avvale per l'accertamento.
Il decorso della malattia sarà più prolungato se la
etiopatogenesi è riportabile ad una non obliterazione congenita
della vena ombelicale, per un adattamento del paziente alla nuova
emodinamica; più ridotto, invece, se trova spiegazione nelle
ipotesi da Baumgarten ritenute responsabili.
Non sussistendo possibilità di terapia conservativa essa, con
la creazione di shunt e by-pass, potrà solo essere chirurgica.
L'exitus si avrà per coma epatico o per emorragie digestive
o malattia intercorrente.

