La leishmaniosi
viscerale (LV) o Kala-azar (che in gergo indiano vuole dire febbre
nera) è una antropozoonosi protozoaria, endemica, che, ritenuta
in un lontanissimo passato malattia esclusiva delle zone tropicali
e sub-tropicali, si rivelò poi essere anche una infezione,
non solo di importazione, ma anche autoctona nei Paesi a clima temperato,
elettivamente di quelli del bacino mediterraneo, del nord-Africa,
dell'India e della Cina.
Le prime osservazioni italiane risalgono agli inizi del secolo, quando
essa veniva confusa con altre affezioni, aventi una pressoché
analoga obiettività clinica.
Fu Leishman a scoprire, nel 1903, nella polpa splenica del cadavere
di un militare inglese, l'agente eziologico, che successivamente Donovan
confermava, pur dissentendo che si trattasse di un tripanosoma, come
Leishman aveva asserito. Nel susseguirsi degli anni le segnalazioni
in Italia, dapprima rarefatte, ebbero poi un progressivo incremento,
specialmente in Sardegna, Sicilia e Calabria (Pianese, Jemma, Di Cristina,
Caronia, Gabbi, Cesa, Bianchi, Izar, Auricchio, Pontano, Condorelli,
Timpano, Cannavò, Scaffidi, Trimarchi ecc.).
Limitandoci alle osservazioni nel nostro Salento, ricordiamo le forme
infantili segnalate da Pepe e da Candido. prima dell'ultimo conflitto
bellico, e quella di Montanari (Giorn. Clin. Med.; 12, 1940), la prima
in adulto. La nostra prima segnalazione di LV, non autoctona perché
riguardante un militare reduce dalle isole ionie, è del 1947
(il Policlinico; Sez. Prat.; 14, 1947). Successivamente, altri casi
della forma infantile, autoctona, avemmo occasione di studiare, ma
ci limitammo a segnalarne, per l'impiego nella cura di un nuovo medicamento
(Glucantim) soltanto due (Minerva Pediatrica; 3, 1951), stante ormai
l'aumento della casistica in più regioni del nostro territorio
nazionale, in particolare in quelle meridionali bagnate dal mare.
Fu nel 1965 che, sulla base di una non esigua casistica (11 casi di
cui 2 in adulto) (La Riforma Medica; 15, 1965), richiamammo l'attenzione
dei colleghi su una infezione ancora in parte misconosciuta, se i
casi pervenuti alla nostra osservazione erano stati preceduti da lunghe
perplessità diagnostiche, con aggravamento delle condizioni
generali dei pazienti. A tale segnalazione, sempre nella nostra provincia,
ne seguirono altre, edite ed inedite, di altri colleghi (Li Moli,
Caporaletti, De Luca-Andrioli, Corvaglia, Cataldini ecc.) a conferma
che l'infezione era ed è da considerarsi endemica.
Con l'introduzione degli insetticidi, attivi sui vettori, anche la
LV come la malaria, subì un decremento fino a quando, nel 1971
- '72, in forma altamente epidemica, del tutto inattesa anche perché
si verificava in una regione fino ad allora ritenuta pressoché
vergine dalla infezione, si ebbe l'esplosione di un focolaio (Emilia-Romagna)
Che. per il numero dei colpiti (60) e dei decessi (20), determinò
grande panico nell'opinione pubblica e serie preoccupazioni nelle
autorità sanitarie e nella classe medica (Giorn. Mal. Inf.
e Parass.; 11 bis; 1982).
La LV è provocata da un protozoo (la leishmania infantum per
la forma infantile e la leishmania donovani per quella degli adulti)
della classe dei Flagellati (famiglia Tripanosomidae), che ha un ciclo
di sviluppo alternantesi in un ospite invertebrato (artropodi vettori)
e vertebrato (uomo e mammiferi), assumendo nel primo caso un aspetto
flagellato (leptomonas) e nel secondo aflagellato (leishmania).
Tralasciamo di parlare di altre due leishmaniae (la tropica e la braziliensis)
responsabili di una forma cutanea (bottone d'Oriente) ed una cutaneo-mucosa,
rispettivamente del vecchio e nuovo Mondo. Le leishmaniae infantum
e donovani, negli strisci di aspirato midollare e di puntato splenico
ed epatico (eccezionalmente e solo in caso di forte parassitemia possono
repertarsi nel sangue periferico), si presentano come dei corpiccioli
sferici od ovolari di 3-5 micron, aventi un macro-e-micronucleo (rispettivamente
il trofonucleo ed il blefaroplasto), intraextra cellulari e che si
moltiplicano per scissione binaria. Diversi animali domestici e selvatici
(cane, roditori, scimmie, ricci, ratti, volpi ecc.), oltre al malato
ed ai portatori sani o guariti, costituiscono i serbatoi del parassita,
mentre vettori sono i flebotomi e pare anche le zecche e le pulci.
Il quadro clinico, preceduto da un periodo di incubazione di 3-5 settimane
fino a qualche mese, si presenta sotto aspetti diversi, a seconda
della forma clinica e della fase di osservazione, e può avere
un decorso acuto-subacuto e subcronico-cronico.
In quest'ultimo caso (che poi nelle nostre zone è il più
frequente), esso è caratterizzato da febbri irregolari, talora
con due cuspidi quotidiane, intenso pallore cutaneo, epato-splenomegalia
(in taluni casi quest'ultima può raggiungere ed oltrepassare
la linea mediana addominale), poliadenia, deperimento progressivo
fino alla cachessia, compromissione della crasi ematica (con eritro-leuco-piastrinopenia),
iper-protidinemia con iper-gammaglobulinemia di tipo policlonale.
Nelle forme acute e subacute, non infrequenti in alcune zone del nord-Africa,
dell'India e della Cina, e presenti nel citato episodio epidemico
emiliano-romagnolo, la compromissione dello stato di nutrizione e
della crasi ematica e la epato-splenomegalia non sono ugualmente rilevanti,
predominando, di converso, lo stato settico, le alte temperature,
la compromissione di uno o più organi, espressioni di una elevata
virulenza e parassitenemia, nonché di un mono-poliorganotropismo
del protozoo: ciò che comportò in quel focolaio emiliano-romagnolo
l'osservazione di forme di atrofia gialloacuta del fegato, meningoencefalitiche,
tonsillari e cardiache (Lenzi G. e Coll., in Giorn. Mal. Inf. e Parass.;
11 bis; 1982).
Reperto particolarmente interessante e ai fini epidemiologici, fu
l'avere osservato, con ricerche bioptico-parassitologiche, la presenza
di leishmaniae nei linfonodi e nelle tonsille di famigliari e/o parenti
dei malati, appalesandosi così il potenziale rischio che anche
l'uomo sano e quello affetto da infezione inapparente possano costituire
dei "reservoirs" del parassita.
Per quell'episodio, dagli aspetti clinici molto insoliti, il 16 marzo
1973 fu tenuto a Bologna un interessantissimo Convegno (Giorn. Mal.
Inf. e Parass.; 11 bis; 1982) al quale noi partecipammo come interlocutori.
In un successivo commento a quei lavori e contributi (La Riforma Medica;
36; 1973) formulammo alcune considerazioni che, a scopo informativo-istruttivo,
integralmente riportiamo: "Non è possibile analizzare
i punti cardine o salienti delle singole relazioni ma a noi, infettivologi
operanti in periferia, dove è allignata ed alligna la LV, preme
rilevare e sottolineare sotto il profilo clinico alcuni degli aspetti
più insoliti ed atipici da esse emersi.
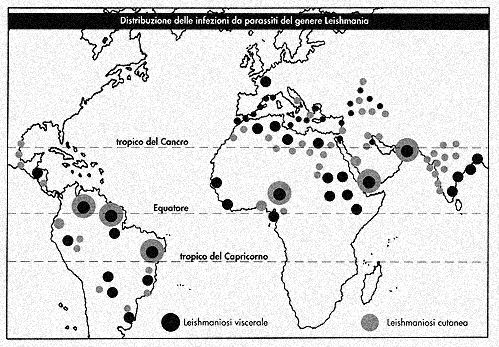
E cominciamo dall'età e dal sesso dei soggetti colpiti. Si
è trattato per i tre quarti di soggetti adulti e maschi; prescindendo
dal sesso ciò che più induce alla riflessione è
il fattore età, nota essendo la predilezione della leishmania
donovani per la infanzia; plausibile spiegazione al rapporto età
(adulta) e sesso (maschile) potrebbe essere fornita dalla professione
dei pazienti, ma di essa poco sappiamo. Abbiamo accennato al decorso
acuto e sub-acuto della malattia, ma non abbiamo riferito che alcuni
decessi si ebbero dopo 20-30 giorni dall'esordio del male. Altri casi
furono caratterizzati da una sintomatologia sub-clinica mentre altri
ebbero una evoluzione a guarigione spontanea; in qualche altro i Colleghi,
indotti da osservazioni di contagio familiare ad una estesa investigazione
dei congiunti, poterono accertare la presenza di forme inapparenti
od asintomatiche. Spontanea e legittima è la domanda se tali
quadri nosologici ricalchino quelli abituali e tipici della malattia
o se essi non siano invece espressione lampante ed eccezionale di
un polimorfismo clinico difficile a verificarsi e più difficile
da identificarsi, in una zona pressoché vergine o solo sporadicamente
interessata dalla LV; paradossalmente si potrebbe concludere come
giustamente ha osservato uno dei Relatori che di tipico in essi vi
era soltanto l'atipico".
Anatomopatologicamente la LV è una reticoloendotelite (donde
la epato-splenomegalia) con iperplasia delle cellule dei cordoni ed
endoteliali dei seni; i follicoli sono ridotti, con ricca presenza
di istiociti e con infarcimento di parassiti, quando, con particolari
tecniche istochimiche, ricercati.
L'accertamento diagnostico si avvale di vecchie e semplici, ma ancora
valide, reazioni sierologiche, per lo meno agli effetti indicativi:
le più comuni sono la formol-gelificazione e le reazioni di
Brachmachari e quella di Auricchio e Chieffi. Tassativa ed incontrovertibile
per la diagnosi è la presenza nell'aspirato midollare e nei
puntati splenico ed epatico del parassita che, nella nostra non esigua
casistica, da sola od insieme, è sempre risultata positiva,
anche se talora a lungo ricercata.
Se nel passato le punture splenica ed epatica venivano dai più
sconsigliate, perché non prive di potenziali complicanze, oggi
tale preoccupazione non dovrebbe più sussistervi, ove si ricorra
all'ausilio della metodica ecografia mirata.
Le recenti indagini sierologiche dai vari AA. proposte, anche se fortemente
probanti, non sono patognomoniche, se non convalidate dalla presenza
microscopica negli strisci di midollo o di puntato splenico e/o epatico
del parassita; le riteniamo utilissime agli effetti degli screening
di massa epidemiologici.
Vengono considerate come più accreditate, anche se non con
univoche valutazioni, la immunofluorescenza indiretta; la fissazione
del complemento con antigene leishmaniosico e con antigene estratto
dal BCG (Lenzi G. e Coll.; Bugiardini G. e Coll., in Giorn. Mal. Inf
e Parass; 11 bis; 1982); la controimmunoelettroforesi ed il test ELISA.
Sarebbero queste ultime due, secondo Mansueto e Coll. (Acta Mediterranea
di Patol. Inf. e Trop.; 1; 1982), da prediligere per la loro più
spiccata sensibilità ed attendibilità.
Ricordiamo, infine, che la coltura delle leishmaniae è attuabile
in terreno di NNN (Novy, Mc Neal, Nicolle) e a temperature di 22°C.
La prognosi che nel lontano passato veniva considerata infausta è,
da alcuni decenni, da ritenersi riservata. Essa è condizionata
dalla forma clinica, dalla fase di osservazione e dal momento della
decisione diagnostica, dalla virulenza e, forse. dalla carica parassitaria,
dai poteri di difesa del malato, dalle eventuali complicazioni e,
infine, dalla tolleranza e dalla risposta della terapia. Il trattamento
terapeutico specifico, tanto più efficace quanto più
tempestiva è la diagnosi e quanto meno compromesse sono le
condizioni generali del paziente, fu introdotto, nel lontano 1914,
da Di Cristina e Caronia con il tartaro stibiato (tartrato doppio
di antimonio e potassio) per vena, con inconvenienti talora anche
letali. Su quella falsariga vennero successivamente impiegati altri
composti antimoniali più attivi e meno tossici (Stibional,
Stybenil, Urea-stibamina, Neostibosan, Solustibosan). Solo verso la
metà del secolo un nuovo derivato antimoniale pentavalente
rappresentò una svolta nella terapia antileishmaniotica: l'antimoniato
di N-metilglucamina (in commercio Glucantim), essendosi esso dimostrato
di alto potere protistolitico e di minore tossicità; medicamento
che, a partire da quella data, noi abbiamo sempre utilmente usato.
Esso rappresenta tuttora il farmaco di elezione e del quale ci asteniamo
dal suggerire la posologia, essendo essa ampiamente illustrata nel
dépliant d'accompagnamento e subordinata, oltre che all'età,
alle condizioni generali e all'eventuale compromissione di alcuni
organi, ai criteri di valutazione e preparazione di ciascun medico.
Quali sono i potenziali inconvenienti ed effetti collaterali del medicamento?
Innanzi tutto i fenomeni di idiosincrasia e la stibio-intolleranza,
che la ridotta lenta e graduale introduzione iniziale è, spesso,
sufficiente a ridurre o a scongiurare. La stibioresistenza, infrequente,
può essere secondaria o alla carica parassitaria o alla incongrua
posologia o alla tardività del trattamento e, forse, a l'essersi
i parassiti fortemente indovati nelle cellule reticoloistiocitarie
del fegato e della milza, poco ricettive ed aggredibili.
La durata del trattamento, da eseguirsi preferibilmente a cicli, va
subordinata allo stadio, alla forma e alla gravità della malattia,
alle condizioni obiettive generali, allo stato della crisi ematica,
della funzionalità epato-renale, alle dimensioni della epato-splenomegalia.
Indispensabile è che esso vada monitorizzato con i parametri
chimici, ematologici e sieroproteici.
Nella intolleranza o stibio-resistenza farmaci alternativi sono la
pentamidina (in commercio Lomidine) e la Amfotericina B, non antimoniali.
Recentemente è stato proposto l'impiego dell'allopurinolo,
ma di esso abbiamo solo contezza e non esperienza.
La terapia sintomatica non deve mai essere trascurata o sottovalutata
(trasfusioni di sangue, emoderivati, vitaminici, estratti epatici
e surrenalici ecc.) in attesa soprattutto della definizione diagnostica.
La profilassi è conseguenziale ai rilievi epidemiologici ed
indirizzata ad una radicale e massiva disinfestazione dei vettori
(flebotomi, zecche. pulci ecc.) e alla identificazione dei serbatoi
del parassita (animali domestici e selvatici) senza ricorrere all'abbattimento
dei cani-portatori (come qualcuno improvvidamente ha suggerito) perché
molti altri sono i "reservoirs" del protozoo e perché,
una volta eliminati i vettori, ogni pericolo di diffusione dell'infezione
viene a mancare.
Concludiamo con le parole ammonitrici del prof. Colonnello: "(
... ) malattie infettive che si pensa siano definitivamente scomparse
da un determinato territorio o da tutto il paese possono improvvisamente
riattivarsi sia perché l'agente eziologico è persistito
nei serbatoi animali della zona oppure perché vi viene reintrodotto
tramite anche altri serbatoi ed agenti vettori". (Giorn. Mal.
Inf. e Parass; 11 bis, 1982).
